L’Evidence-Based Medicine (EBM)1, née dans les années 1980-1990, est définie comme « l’utilisation consciencieuse et judicieuse des meilleures données actuelles de la recherche clinique dans la prise en charge personnalisée de chaque patient2 ». Le médecin de l’EBM s’engage à mettre en œuvre des standards de qualité de plus haut niveau par l’application d’un tri actif de toutes les études cliniques valides et disponibles. D’un côté, les promoteurs de l’EBM remettent en question le fondement des savoirs pratiques basé sur l’intuition, l’utilisation d’observations non systématiques issues de l’expérience clinique, la physiopathologie et le mécanisme des maladies. D’un autre côté, ils refusent l’autorité des anciens maîtres et experts, à l’initiative notamment de recommandations jugées non valides3.
Le processus décisionnel développé par les promoteurs de l’EBM s’articule en plusieurs étapes :
– d’abord, formuler clairement les problèmes cliniques à résoudre dans le cas du malade considéré, c’est-à-dire, à transformer le problème clinique envisagé dans le domaine de la prévention, du diagnostic, du pronostic et du traitement en une question individualisée et soluble (answerable question) ;
– ensuite, rechercher la meilleure information qui permettra de répondre à la question, en se référant aux meilleures sources ;
– encore, évaluer de façon critique cette evidence, c’est-à-dire, apprécier son degré de validité, son impact (importance de l’effet) et son utilité en pratique. Le plus haut niveau de preuve est accordé aux revues systématiques d’essais contrôlés randomisés fournissant des résultats homogènes et aux essais contrôlés dont les résultats se situent dans des intervalles de confiance étroits, alors que les études basées sur des observations cliniques non systématiques ou les opinions d’experts sans évaluation critique ou basées sur des données physiologiques reçoivent les plus bas niveaux de preuve. La force de la preuve (strength of evidence) peut être transformée en un niveau de recommandation (grade of recommandation) pour la pratique (les guidelines), les plus hauts niveaux de recommandation correspondant aux plus hauts niveaux de preuve ;
– enfin, aboutir à l’étape du jugement clinique. Il s’agit, à cette étape cruciale survenant avant la décision, de repérer le groupe auquel peut appartenir le patient et d’en caractériser les principaux attributs évalués le plus objectivement possible. Cette opération consiste à définir les critères d’applicabilité des données extraites des étapes précédentes au patient4.
Si l’intention des défenseurs de l’EBM d’améliorer la pratique clinique afin d’éviter les erreurs trop souvent commises est louable, il semble cependant que l’EBM ne peut résoudre la question cruciale de l’expertise clinique. Si sa prise en compte a bien été faite depuis les années 1990, associant valeurs et préférences du patient et données liées à la situation clinique, les questions demeurent : intégration de l’expertise aux données de la science au lit du patient, extérieure alors à la relation de soin ; ou intégration de l’expertise dans l’acte de soin même ?
Expertise clinique vue par les défenseurs de l’EBM
L’EBM a ainsi été définie par ses pères fondateurs (dont David Laurence Sackett, l’un des co-auteurs de l’article) comme une méthode de résolution des problèmes cliniques et une nouvelle manière de penser la médecine. Dans l’article fondateur de l’EBM, l’ancienne médecine est présentée de la manière suivante :
« L’ancien paradigme était basé sur les postulats suivants concernant la connaissance requise pour guider la pratique clinique : les observations non systématiques tirées de l’expérience clinique permettent de manière fiable de construire et de maintenir sa propre connaissance portant sur le pronostic des patients, la valeur des tests diagnostiques et l’efficacité des traitements. L’étude et la compréhension des mécanismes fondamentaux des maladies et des principes physiopathologiques forment un guide suffisant pour la pratique clinique. L’association d’un apprentissage médical traditionnel consciencieux et du sens commun est suffisante pour permettre l’évaluation de nouveaux tests et traitements. Une expertise satisfaisante et l’expérience clinique forment une base suffisante pour la construction de guides pour la pratique clinique. Selon ce paradigme, les cliniciens ont plusieurs possibilités pour résoudre des problèmes cliniques auxquels ils sont confrontés. Ils peuvent se référer à leur propre expérience clinique, aux données biologiques fondamentales, ils peuvent s’aider d’un manuel, ou s’adresser à l’expert local5 ».
Le nouveau paradigme proposé par les auteurs de cet Evidence-Based Medicine Working Group s’attache dès lors à privilégier les savoirs fondés sur des études jugées fiables et valides.
« Les postulats du nouveau paradigme sont les suivants :
L’expérience clinique et le développement d’instincts cliniques (particulièrement en ce qui concerne le diagnostic) sont une part cruciale et nécessaire de la compétence médicale. De nombreux aspects de la pratique clinique ne peuvent, ou ne pourront jamais, être testés de manière adéquate. L’expérience clinique et ses leçons sont particulièrement importantes dans ces situations. En même temps, les efforts pour recueillir des observations de manière reproductible et non biaisée augmentent singulièrement la confiance que l’on peut accorder à la connaissance sur le pronostic des patients, sur la valeur des tests diagnostiques et sur l’efficacité des traitements. En l’absence d’observation systématique, on doit rester prudent dans l’interprétation de l’information tirée de l’expérience clinique et de l’intuition, car elles peuvent parfois être trompeuses. L’étude et la compréhension des mécanismes élémentaires des maladies sont nécessaires mais insuffisantes pour guider la pratique clinique. Les raisonnements portant sur le diagnostic et le traitement basés sur les principes physiopathologiques élémentaires peuvent en effet se révéler incorrects, conduisant à des prédictions inexactes sur la performance des tests diagnostiques et l’efficacité des traitements. La compréhension de certaines règles de l’édification des preuves est nécessaire pour être en mesure d’interpréter correctement la littérature traitant de causalité, de pronostic, de tests diagnostiques et de stratégie thérapeutique6 ».
Dans cette première version du programme de l’EBM, l’expertise clinique n’est pas rejetée, mais reste au second plan de la procédure décisionnelle promue par les défenseurs de l’EBM. L’expertise clinique y est avant tout vue comme accumulation d’observations peu fiables car non testées et/ou testables. L’expertise clinique s’intègre à ce titre à l’intérieur de l’économie des preuves prônée par les promoteurs de l’EBM, l’essai clinique randomisé recevant le plus haut niveau de preuve (au moins dans le domaine thérapeutique). C’est sans doute dans ce sens que l’on doit comprendre le jugement clinique fondé sur les preuves comme application des résultats des meilleures études au patient singulier. Il s’agit en quelque sorte d’introduire la clinique au laboratoire, en supposant que toute question clinique bien posée pourrait trouver sa réponse dans ce dispositif expérimental.
À la suite de ce texte fondateur, les critiques ne manquèrent pas. Sharon E. Straus en fit une liste : l’EBM dénigre l’expertise clinique ; elle ignore les valeurs et préférences des patients ; elle promeut une médecine de recettes ; elle n’est qu’un outil destiné à baisser les coûts ; c’est un concept d’experts détachés du terrain ; elle se limite à la recherche clinique ; elle réfute tout traitement non testé dans les études, au risque de ne pas traiter du tout7. Straus répond point par point en montrant comment l’EBM ne peut se ramener à une application non critique des résultats des études à tout problème clinique rencontré. Il soutient, comme Sackett8, que l’expérience et le jugement cliniques d’un côté, les valeurs et préférences des patients d’un autre côté, restent parties intégrantes de tout processus décisionnel.
Brian Haynes proposa alors un modèle décisionnel à trois dimensions où l’expertise clinique et les préférences du patient s’articulaient à la recherche des meilleures preuves. L’expertise reste nécessaire pour interroger le patient, conduire un examen clinique, examiner les résultats de nos actions précédentes, etc. L’expertise clinique reste l’élément crucial qui sépare l’EBM d’un livre de cuisine et l’application de règles et guidelines9. Le modèle de Haynes associant recherche de l’evidence, préférences du patient et expertise clinique a ainsi été présenté sous forme du schéma10 de la page suivante :
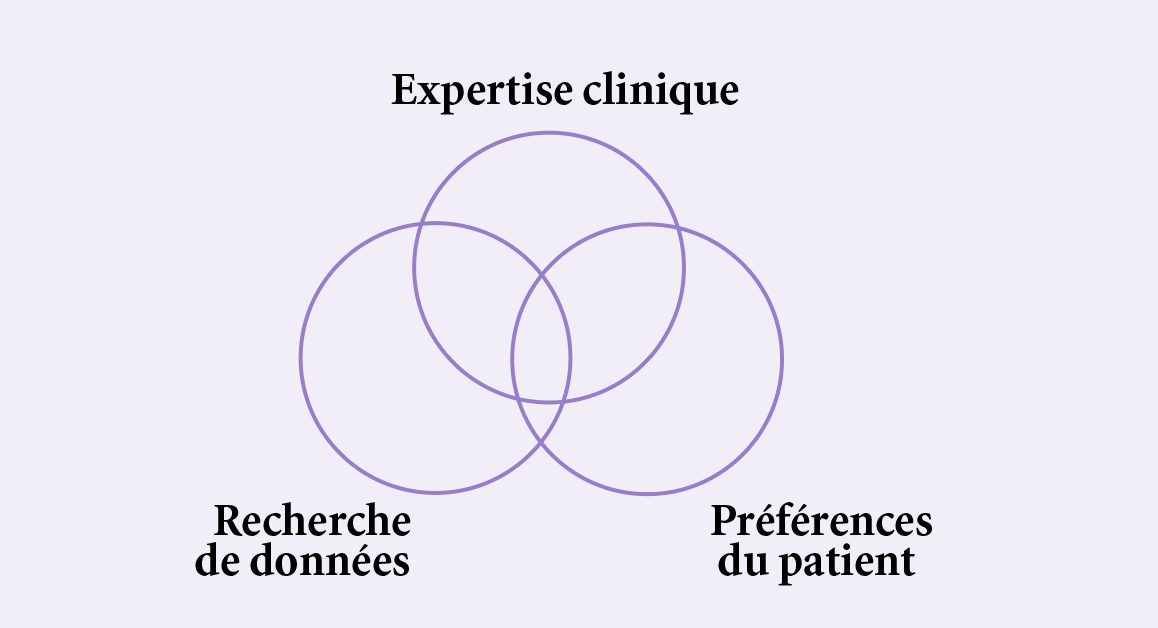
Si ce modèle décisionnel accorde une place à l’expertise et aux préférences des patients, l’expertise y reste mal définie. Si l’expertise forme une catégorie séparée de l’evidence, contrairement au modèle hiérarchique initial, et si les valeurs et préférences des patients apparaissent comme une catégorie d’égale importance aux deux autres, il n’en reste pas moins que d’une part, cette tripartition ne dit rien sur la manière d’articuler les catégories, et que d’autre part, ce modèle suggère quel rôle l’expertise clinique devrait jouer ici : le raisonnement diagnostique, la reconnaissance et l’application des résultats des études menées sur des populations aux patients particuliers11.
Pour améliorer ce modèle descriptif du processus décisionnel, un autre modèle a été proposé, à visée prescriptive cette fois, s’attachant à intégrer à la fois l’evidence pertinente, la situation (clinique, sociale, psychologique, etc.) et les préférences du patient12. L’expertise clinique, incluant les compétences de base de la pratique clinique et l’expérience du médecin, est vue comme force d’intégration de ces éléments13, afin de décider au mieux. Le rôle de l’expert sera alors de peser l’ensemble des faits, scientifiques ou non, afin de communiquer au mieux avec le patient, de l’informer de la meilleure option thérapeutique au vu de ce qu’il préfère et de ce qui est possible de faire compte tenu de son état de patient, de ses co-morbidités, de ses conditions de vie, etc. Ce modèle schématique se présente ainsi14 :

Cette dernière version de l’EBM replace ainsi le jugement clinique au centre du processus décisionnel, se développant avec l’expérience et permettant de prendre en compte à la fois les données pertinentes de la recherche clinique et les contraintes liées aux conditions de la rencontre avec le patient singulier15. De ce fait, « la réhabilitation de l’expérience clinique désormais proposée par l’EBM montre que l’expérience singulière garde une place centrale dans la décision médicale, à travers la formation du jugement clinique. Pour être complète et cohérente, l’EBM devrait donc maintenant s’attacher à clarifier et guider la façon dont nous investissons les cas qui forment notre expérience et notre jugement clinique16 ».
Expertise clinique et connaissance tacite
Il est clair que l’EBM s’inscrit dans une perspective de quantification/objectivisation des savoirs médicaux destinés à mettre en doute les généralisations formées par l’« ancienne » médecine. Pourtant, la rhétorique de l’EBM autour de ces questions ne peut nous convaincre totalement. Si la clinique est comprise comme soin au patient singulier et non au patient en général, l’EBM manque le passage du savoir comme « savoir-que » (know that), au « savoir-comment » (know how), en suivant la distinction de Gilbert Ryle17. En ramenant le « savoir-que » aux données quantifiées et prouvées, l’EBM semble réduire le savoir à un savoir propositionnel (tel traitement A est supérieur à tel traitement B dans les conditions C)18 et délaisse le « savoir-comment », difficilement formalisable.
Considérons les types de connaissances qu’un médecin biologiste devra rassembler dans le cas d’une infection supposée à staphylocoque doré. Il devra savoir : comment procéder à une culture bactérienne ; quels colorants utiliser pour telle structure cellulaire visible au microscope ; à quoi ressemble le staphylocoque doré ; quand une infection est probablement une infection à staphylocoque doré et ainsi quand choisir le test diagnostique approprié, etc.19. En se concentrant sur le savoir formalisé constitué principalement par les études cliniques, l’EBM semble oublier que le savoir clinique nécessite de rassembler plusieurs formes de savoirs (« savoir-comment », savoir scientifique, connaissance des règles de pratique, capacités de reconnaissance et de jugement)20. Certaines de ces types de connaissances sont particulièrement résistantes à une analyse formelle, ce qui ne peut empêcher d’en évaluer empiriquement la validité et la pertinence quand elles sont mobilisées pour former un jugement clinique singulier21.
C’est sans doute dans cette perspective que Michael Polanyi comprenait le rôle de la connaissance tacite (tacit knowing) : un type de connaissance personnelle (personal knowledge) difficilement explicable mais indispensable à toute action de connaître explicite, contrairement à la connaissance subjective née des sensations et émotions individuelles22. La connaissance tacite fait référence, pour Polanyi, aux aspects de la connaissance qui fonctionnent de façon subsidiaire et non spécifique, à la périphérie de l’attention et qui rendent possibles les dimensions explicites de la connaissance humaine, plus conventionnelles et mieux reconnues23.
Prenons le cas d’un médecin pratiquant un examen échographique. En manipulant la sonde échographique, il fait advenir à l’écran l’image d’une structure particulière qu’il souhaite examiner. Son attention est focalisée sur l’image, recherchant une anomalie particulière. Il ne fait aucunement attention à la manière dont il tient la sonde, qui pourtant doit s’orienter correctement pour obtenir une image précise de la structure examinée. Il ne peut à la fois se concentrer sur la bonne tenue de la sonde, et sur l’image, qu’il peut d’ailleurs parfaire en manipulant les boutons de l’appareil. Le mouvement de la sonde reste alors tout à fait inconscient, à la manière d’un cycliste expert appuyant sur les pédales et tenant le guidon de son vélo, tout en fixant la route afin de ne pas tomber. L’étudiant, au contraire, se concentrera sur la manière de tenir la sonde, et non sur l’image à l’écran. Ici, les aspects subsidiaires de la connaissance pratique de l’échographie seront au centre de l’attention, faisant oublier l’intention première de l’examen, à savoir rechercher une anomalie de la structure étudiée.
De même, le médecin expert saura reconnaître l’intonation de la voix du patient, la manière de se tenir, ses expressions faciales, autre chose que ce qu’il dit vraiment pour exprimer sa plainte. Quand le médecin cherche dans la littérature les informations utiles pour trouver une solution au problème médical, l’attention subsidiaire aux signes et symptômes particuliers du patient fonctionnent comme une connaissance tacite, à partir de laquelle le médecin focalise son attention sur le problème à résoudre, en évaluant la pertinence pour le cas particulier des informations recherchées. Inversement, quand le médecin s’attache à rassembler les informations obtenues lors de l’interrogatoire et de l’examen clinique, les informations théoriques fonctionnent comme des données subsidiaires, comme des informations d’arrière-plan portant sur les diagnostics possibles et les mécanismes causant les symptômes, sur lesquels le médecin focalise son attention24.
Ainsi, la théorie de la connaissance tacite de Polanyi ne se limite pas à la pratique de l’échographie ou à la lecture d’une radiologie, ni à la bonne manière d’interagir avec le patient, mais pourrait constituer un bon guide pour construire un modèle adéquat du raisonnement clinique en général25. Il ne semble pas, contrairement aux modèles de l’EBM, qu’il suffise de rassembler différentes informations explicites (médicales, personnelles, sociales) pour prendre une décision (qu’un ordinateur pourrait alors prendre à la place du médecin26). Aucun modèle explicite ne pourra incorporer cette connaissance tacite des détails particuliers que le médecin et le patient dans leur corps propre partagent pour prendre une décision. Le médecin, dans cette perspective, ne décide pas de la bonne action à réaliser après avoir rassemblé les faits, mais plutôt découvre la bonne action à réaliser dans le processus même d’exploration et de compréhension de la réalité médicale, personnelle et sociale du patient27.
La connaissance tacite ne peut être comprise comme une méthode qu’un médecin compétent peut utiliser, ni ne peut se substituer à la connaissance explicite. Elle permet de donner un sens à la décision médicale28. Interpréter des tests diagnostiques et rechercher les données valides sur l’efficacité des traitements pour une maladie particulière présuppose également une connaissance tacite que tout processus scientifique contient29. Interpréter et appliquer les informations explicites au sujet de telle maladie exige de prendre en compte la signification de ces informations et les conditions qui rendent pertinentes ces informations pour un patient particulier. Un essai clinique portant sur les traitements de telle maladie permet toujours d’informer la décision médicale, sauf en cas de problèmes méthodologiques ou d’impossibilité de généraliser pour certains patients. Les décisions au sujet des erreurs méthodologiques comprennent toujours une dimension tacite, de même que les méthodes pour clarifier les jugements sur ces erreurs, et ainsi ad infinitum30.
Une épistémologie de la connaissance médicale
Pour répondre aux défenseurs de l’EBM, et corriger et/ou compléter la tripartition de la décision médicale décrite plus haut, S.J Van Baalen propose une épistémologie de la décision médicale en divisant les actions épistémiques au cœur du processus décisionnel en trois grandes activités :
– le recueil et l’évaluation critique des informations pertinentes pour ce patient ;
– la construction d’une figure cohérente d’un patient individuel à partir des informations multiples recueillies (explicites et tacites, issues de l’expérience, et des données validées de la littérature, etc.) ;
– l’adaptation et l’application de cette figure au problème posé, fonctionnant comme un outil épistémique (epistemic tool) permettant des actions (poser des hypothèses, faire un diagnostic et prendre des décisions thérapeutiques)31.
Dans ces circonstances, les outils épistémiques décrits, comme les outils physiques, sont utilisés tacitement, en focalisant l’attention sur leur but (par exemple, faire un diagnostic). L’utilisation de tels outils requiert des compétences. Perfectionner ces compétences cognitives pour la pratique clinique s’apparente ainsi à perfectionner les compétences physiques (comme pratiquer une intervention chirurgicale, ou réaliser une échographie), pour permettre à l’apprenti de devenir un expert du domaine, à travers la pratique et l’expérience32.
Tchouang-tseu, philosophe chinois, ne disait pas autrement :
« Le cuisinier Ting était en train de dépecer un bœuf pour le prince Wen-houei. Wouah ! Il empoignait de la main l’animal, le retenait de l’épaule et, les jambes arc-boutées, l’immobilisait du genou. Wooh ! Le couteau frappait en cadence comme s’il eût accompagné la grande pantomime rituelle de la Forêt des mûriers ou l’hymne solennel de la Tête de lynx.
– Admirable ! s’exclama le prince en contemplant ce spectacle, je n’aurais jamais cru que l’on pût atteindre pareille virtuosité !
– Vous savez, ce qui m’intéresse, ce n’est pas tant l’habileté technique que l’être intime des choses. Lorsque j’ai commencé à exercer j’avais tout le bœuf devant moi. Trois ans plus tard, je ne percevais plus que les éléments essentiels, désormais j’en ai une appréhension intuitive et non pas visuelle. Mes sens n’interviennent plus. L’esprit agit comme il l’entend et suit de lui-même les linéaments du bœuf. Lorsque ma lame tranche et sépare, elle suit les fentes et les interstices qui se présentent, ne touchant ni aux veines ni aux tendons, ni à l’enveloppe des os ni bien entendu à l’os lui-même. Les bons cuisiniers doivent changer de couteau chaque année parce qu’ils taillent dans la chair. Le commun des cuisiniers en change tous les mois parce qu’il charcute au petit bonheur. Moi, après dix-neuf ans de bons et loyaux services, mon couteau est comme neuf. Je sais déceler les interstices et, le fil de ma lame n’ayant pratiquement pas d’épaisseur, j’y trouve l’espace suffisant pour la faire évoluer. Quand je rencontre une articulation, je repère l’endroit difficile, je le fixe du regard et, précautionneusement, je découpe. Sous l’action délicate de la lame, les parties se séparent avec un bruissement léger comme de la terre qu’on déposerait sur le sol. Mon couteau à la main, je me redresse, je regarde autour de moi, amusé et satisfait. Après avoir nettoyé la lame, je la remets au fourreau.
– Merveilleux ! s’écria le prince, je viens enfin de saisir l’art de nourrir sa vie ! »33
Ce qui semble manquer aux modèles décisionnels de l’EBM est une compréhension du rôle du processus de raisonnement dans la prise de décision concernant un patient singulier. Il est d’abord indispensable de reconnaître que ce qui compte, c’est ce que font les experts, comment ils contribuent à leur domaine d’expertise, plutôt que ce qu’ils savent34. Les compétences cognitives, comme les compétences physiques, contiennent cette part de connaissance tacite internalisée, incorporée, difficile à transmettre. Pour éviter toutefois le risque de voir cette connaissance tacite « intuitive » dévalorisée (comme le fait l’EBM), car mal explicitée et difficile à évaluer, une attention particulière doit y être portée : quelle information, utilisée tacitement (un texte référence, les résultats d’une étude clinique, une observation tirée de l’expérience), justifie la décision prise ?
Car il est de la responsabilité de celui qui connaît de pouvoir justifier toute information, utilisée explicitement ou tacitement. Il est enfin de la responsabilité de cultiver, à la manière de Tchouang-tseu, ses compétences, tant cognitives que physiques, tout au long de son exercice, pour la qualité de sa connaissance, de son raisonnement clinique, et de la prise en charge du patient, et non de la maladie de celui-ci.
Tchouang-tseu, encore, sera un bon guide pour comprendre ce qui se joue au lit de ce patient-là : « Un jour le duc Houan lisait dans sa salle surélevée, tandis qu’en bas de la salle le charron Pien travaillait à faire une roue. Déposant son marteau et son poinçon, le charron monta dans la salle et demanda au duc :
– Qu’est-ce que vous lisez là ?
– Les paroles des saints, répondit le duc.
– Les saints existent-ils encore ? demanda Pien.
– Ils sont morts, dit le duc.
– Alors, ce que vous lisez ne représente que la lie des Anciens.
– Le duc repartit. Je lis :
Un charron n’a pas à me donner son avis. Je te permets toutefois de t’expliquer. Si tu n’y arrive pas, tu seras mis à mort.
Voici ce que le métier de votre serviteur lui a permis d’observer. Quand je fais une roue, je vais doucement, le travail est plaisant, mais n’est pas solide. Si je vais vite, le travail est pénible et bâclé. Il me faut aller ni lentement, ni vite, en trouvant l’allure juste qui convienne à la main et corresponde au cœur. Il y a là quelque chose qui ne peut s’exprimer par les mots. Aussi n’ai-je pu le faire comprendre à mon fils qui, lui-même, n’a pu être instruit par moi. C’est pourquoi à soixante-dix ans je travaille toujours à faire mes roues. Ce que les Anciens n’ont pu transmettre est bien mort et les livres que vous lisez ne sont que leur lie35 ».
Ainsi, il est difficile de transmettre par les mots, à la manière du charron, le geste précis qu’une longue expérience nous a appris36. La maîtrise du geste, aussi bien technique qu’intellectuel, implique une connaissance qui est « la plus fondamentale qui est37 ». L’expertise clinique est de cette nature. Elle est élaboration d’un travail de synthèse que son « indicibilité » pourrait dévaloriser. Mais elle est au cœur du métier de médecin.
1 Nous pourrions traduire Evidence-Based Medicine par « médecine fondée sur les preuves » ou par « médecine factuelle ». Les traducteurs d’ouvrages ultérieurs publiés par les promoteurs de cette médecine ont choisi « médecine fondées sur les faits ». Nous avons préféré laisser le terme anglais pour cet article et son abréviation courante, EBM. Dans la suite de l’article, nous garderons le terme evidence, plus large que le mot preuve.
2 Sackett D. L., « Evidence-based medicine : what it is and what it isn’t », BMJ, 1996, 312:71-72.
3 Evidence-Based Medicine Working Group, « Evidence-Based Medicine. A new approach to teaching the practice of medicine », JAMA, 1992, 268, 2420-2425.
4 Bizouarn P., « Evidence-Based Medicine Working Group. Evidence-Based Medicine : un nouveau paradigme médical ? ». Lefève C., Mino J.Ch., Zaccaî N. (eds), Le soin. Approches contemporaines, PUF, Paris, 2016, p. 73-84.
5 Evidence-Based Medicine Working Group, 1992, op.cit. Traduction de Philippe Bizouan.
6 Ibid., traduction de Philippe Bizouan.
7 Straus S. E., McAlister F.A., « Evidence-based medicine: a commentary on common criticisms”. CMAJ, 2000, 163:837-840.
8 « External clinical evidence can inform, but can never replace, individual clinical expertise, and it is this expertise that decides whether the external evidence applies to the individual patient at all and, if so, how it should be integrated into a clinical decision ». Sackett D.L., « Evidence-based medicine: what it is and what it isn’t », op.cit.
9 Haynes R.B., Sackett D.L., Gray J.R., Cook D.J., Guyatt G.H., « Transferring evidence from research into practice:1. The role of clinical care research evidence in clinical decision ». ACP J Club, 1996, 125:A14-6.
10 Ibid.
11 Wieten S., « Expertise in evidence-based medicine : a tale of three models », Philosophy, Ethics, and Humanities in Medicine 2 février 2018, 13(1):2, doi 10.1186/s13010-018-0055-2
12 Haynes R.B., Devereaux P.J., Guyatt G.H., « Clinical expertise in the era of evidence-based medicine and patient choice », Evidence-Based Medicine, 2002, 7: 36-38.
13 Wieten S., 2018, op.cit.
14 Haynes R.B., Devereaux P.J., Guyatt G.H., 2002, « Clinical expertise in the era of evidence-based medicine and patient choice », op.cit.
15 Olivier Steichen, De la médecine d’observation à la médecine factuelle. Histoire critique de l’evidence-based medicine, Hermann, Paris, 2018, p.130.
16 Ibid.
17 Ryle G., « Knowing how and knowing that », Meeting of the Aristotelian Society at the University of London Club on November 5th, 1945.
18 Ashcroft R.E., « Current epistemological problems in evidence based medicine », J Med Ethics, 2004, 0:131-135.
19 Ibid.
20 Ibid.
21 Ibid.
22 Polanyi M., Personal Knowledge : towards a post-critical Phylosophy, Routledge & Kegan Paul, London,1962. Réimpression The University of Chicago Press, Chicago and London, 2015. Cité in Henry S.G., « Recognizing tacit knowledge in medical epistemology », Theoretical Medicine and Bioethics, 2006, 27:187-213.
23 Ibid.
24 Baalen S.J. van, Boon M., « Evidence-based Medicine versus expertise – Knowledge, skills and epistemic actions ». Chapter 2 in Knowing and acting in medicine, Robyn Bluhm (ed). Rowman § Littlefield, 2017, 21-38.
25 Braude H.D., « Clinical intuition versus statistics: different modes of tacit knowledge in clinical epidemiology and evidence-based medicine », Theor Med Bioeth 2009; 30:181-198.
26 L’intelligence artificielle développée en médecine ne manquera pas de soulever également la question de l’expertise clinique. Voir Shortliffe E.H., Sepùlveda M.J., « Clinical decision support in the era of artificial intelligence ». JAMA 2018; 21:2199-2200. Sur ce que les machines ne peuvent pas faire, voir Dreyfus H.L., What computers still can’t do : a critique of artificial reasoning, MIT Press, New York, 1992.
27 Henry S.G., « Recognizing tacit knowledge in medical epistemology », Art.cit.
28 Henry S.G., « Polanyi’s tacit knowing and the relevance of epistemology to clinical medicine », Journal of Evaluation in Clinical Practice 2010; 16:292-297.
29 Thornton T. « Tacit knowledge as the unifying factor in evidence based medicine and clinical judgment ». Philosophy, Ethics, and Humanities in Medicine 2006,1:2 doi:10.1186/1747-5341-1-2.
30 Ibid ; Henry S.G., « Polanyi’s tacit knowing and the relevance of epistemology to clinical medicine », Art.cit.
31 Baalen S.J. van, Boon M., « Evidence-based Medicine versus expertise – Knowledge, skills and epistemic actions », op.cit.
32 Ibid.
33 Cité dans Billeter J.Fr., Leçons sur Tchouang-tseu, Allia, Paris, 2002, p. 15-16.
34 « Contributory experts love the ability to do things with the domain of expertise », Collins H. & Evans R., Rethinking expertise, University of Chicago Press, Chicago and London., 2007, p.14.
35 Tchouang-tseu, Œuvres complètes, Traduction de Liou Kia-hway, Gallimard/Unesco, Paris, 1985, p. 118.
36 Billeter J.Fr., Leçons sur Tchouang-tseu, op.cit. p.27.
37 Ibid.
Sur le même sujet
- « Expérimentez, n’interprétez jamais »
- Copier/Varier
Standards, critiques, et contre emplois des logiciels de création - Porto Alegre : la place des femmes
- Désaffecter les communs négatifs
Dialogue autour d’une politique éducative de l’amour - Peut-on décolonialiser le rêve de la valeur, rêve du Blanc en Afrodystopie ?
Articles les plus consultés
- Il faut défendre les invulnérables. Lecture critique de ce qu’on s’est laissé dire, à gauche, sur la pandémie de covid
- Le partage du sensible
- Le suicide de Deleuze : son dernier acte de liberté»
- L’institution de la prostitution de masse en Catalogne
- Les Musiciens de Brême, une interprétation sociale

